- solen.sk - Diagnostikk av osteoporose, Zdenko Killinger et al.
- solen.sk - Sekundær osteoporose, Soňa Tomková og Danica Telepková
- solen. sk - Osteoporose og livskvalitet, Lucia Masaryková et al.
- solen. sk - Farmakologisk behandling av osteoporose, Daniel Čierny et al.
- casopisvnitrnilekarstvi.cz - Osteoporose hos premenopausale kvinner, Juraj Payer et al.
- prolekare. cz - Påvirkning av vitamin K på muskel- og skjeletthelse hos postmenopausale kvinner, Jan Rosa og Mária Stančíková.
- nia.nih.gov - benskjørhet (osteoporose)
- medicalnewstoday.com - Hva du bør vite om osteoporose, Brenda B. Spriggs
- accessmedicine.mhmedical.com - Osteopeni, Paul A. Fitzgerald
- ncbi.nlm.nih.gov - Osteopeni, Matthew Varacallo et al.
- pubmed.ncbi.nlm.nih.gov - Postmenopausal osteoporose: de nyeste retningslinjene, Rod Marianne Arceo-Mendoza.
- josr-online.biomedcentral.com - Den globale utbredelsen av osteoporose i verden: en omfattende systematisk gjennomgang og metaanalyse, Nader Salari et al.
- science.org - Bone metabolism and evolutionary origin of osteocytes: Novel application of FIB-SEM tomography, Yara Haridy et al.
- ncbi.nlm.nih.gov - Osteoblast-Osteoclast communication and Bone Homeostasis, Jung-Min Kim et al.
- medicalnewstoday.com - Kan koffein bidra til osteoporose, Jessica Caporuscio
OSTEOPOROSE: Når skjelettet svekkes og behandling er vanskelig. Hva er årsakene, symptomene og konsekvensene + tips til forebygging?

Osteoporose fører til svekkelse og skjørhet i skjelettet. Det er en stille sykdom som utvikler seg gradvis. Hvem er i faresonen? Hva er symptomene og behandlingen?
De vanligste symptomene
- Ubehag
- Smerter i brystet
- Ledsmerter
- Smerter i lemmene
- Nervesmerter
- Pukkelen
- Beinsmerter
- Muskelstivhet
- Patologisk brudd
- Ryggsmerter
- Tynning av skjelettet
- Tretthet
Produktkarakteristikker
Når skjelettet svekkes, er behandlingen komplisert.
Osteoporose er en av de mest utbredte lidelsene i støtteapparatet. Den fører til at skjelettet svekkes og blir så skjørt at selv normale bevegelser eller anstrengelser kan føre til brudd.
Det er en stille og progressiv sykdom som reduserer livskvaliteten betydelig.
Fordi behandlingen av osteoporose er kompleks, er det viktig å være nøye med forebygging og tidlig oppdagelse.
Hvem er i faresonen for osteoporose, hva er symptomene, og hva skal man (ikke) gjøre hvis man utvikler sykdommen?
De grunnleggende byggesteinene i bein er beinceller og en intercellulær substans - beinmatrisen.
Benmatrixen består av et kollagennettverk, ikke-kollagene proteiner og mineralsubstanser som hovedsakelig består av kalsium. I mindre grad består mineralsubstansene også av fosfor og magnesium.
Osteoporose er en sykdom som kjennetegnes av betydelig tap av benmatrix, økt benskjørhet og dermed høy risiko for brudd.
I 1830 oppdaget den franske patologen Jean Lobstein at alle bein har porer. Han observerte også markante forskjeller i størrelsen på disse porene, særlig hos eldre kvinner. Han kalte bein med større porer for porøse. Han ga sykdommen navnet osteoporose (osteo = bein, porose = porøs).
Er det virkelig bare kvinner som rammes?
Nei.
Selv om osteoporose er litt vanligere hos kvinner, er ikke menn noe unntak.
Man kan skille mellom ulike typer osteoporose basert på hva som har forårsaket osteoporosen:
- Primær osteoporose
- sekundær osteoporose
1. primær osteoporose
Primær osteoporose er mye vanligere enn sekundær osteoporose og er forbundet med endringer i benmetabolismen som følge av kroppens naturlige aldring.
Vi er kjent med primær osteoporose:
- en type som kalles postmenopausal, som bare forekommer hos kvinner etter overgangsalderen
- den senile typen, som også kan ramme menn, oftest etter fylte 70 år.
Personer som er små og slanke, har høyere risiko for å utvikle osteoporose fordi de fra naturens side har mindre benmasse. Beintapet kan skje raskere som følge av aldring.
2. sekundær osteoporose
Sekundær osteoporose er ikke relatert til naturlig aldring og kan derfor forekomme hos unge mennesker uavhengig av kjønn.
Den forårsakes av ulike faktorer som indirekte (sekundært) påvirker benmetabolismen.
Tabellen nedenfor viser de viktigste faktorene som påvirker utviklingen av sekundær osteoporose.
| Genetisk betingede faktorer | Mutasjoner i gener for kollagen, vitamin D, østrogenreseptorer osv. |
| Miljømessige faktorer | Ioniserende stråling, miljøpåvirkninger |
| Langvarig bruk av utvalgte typer legemidler | Kortikosteroider, syrenøytraliserende midler (protonpumpehemmere), cytostatika, heparin, høydose skjoldbruskkjertelhormoner, metotreksat, medroksyprogesteronacetat, tiazolidindioner, litium, selektive serotoninreopptakshemmere (SSRI), antiepileptika osv. |
| Kroniske sykdommer | Hypogonadisme, hyperparatyreoidisme, hypertyreose, diabetes mellitus type I og II, hyperkortikalisme, akromegali, hemokromatose, revmatiske sykdommer, nefropati, homocystinuri, kroniske tarmsykdommer (ulcerøs kolitt, Crohns sykdom, cøliaki, laktoseintoleranse), hematopoetiske lidelser, cystisk fibrose, levercirrhose, kronisk nyresykdom, kreft osv. |
| Langvarig overdreven belastning på kroppen | Toppidrett, unødig stress |
| Livsstil, ernæringsmessige mangler | Alkohol, nikotin, overdrevent koffeinforbruk, dårlig kosthold, spiseforstyrrelser, stillesittende livsstil. |
En mindre vanlig form for osteoporose er juvenil osteoporose. Den forekommer hos barn og unge uten kjent årsaksfaktor. Hos unge voksne er såkalt idiopatisk osteoporose sjelden, og årsaksfaktoren er også ukjent.
Saker
Den underliggende årsaken til alle typer osteoporose er en ubalanse i benmetabolismen.
Hva er benmetabolisme?
I tillegg til å bevege seg har skjelettet mange andre viktige funksjoner i kroppen vår. Det gir mekanisk støtte til kroppen, beskytter vitale organer og fungerer som et reservoar for kalsium og fosfat.
For at skjelettet skal kunne utføre disse funksjonene gjennom hele livet, må det være i stand til å tilpasse seg endringer i mekanisk belastning og opprettholde sin integritet og styrke.
Bencellenes konstante metabolske aktivitet tjener dette formålet:
- Osteoblaster - deres hovedfunksjon er beindannelse og mineralisering.
- Osteoklaster - deres primære funksjon er å ødelegge bein ved hjelp av proteolytiske enzymer.
Benmetabolisme er en remodelleringsprosess der den gamle eller skadede delen av benet fjernes og erstattes med nytt ben.
Hele omdanningssyklusen stimuleres først og fremst av fysisk aktivitet.
Den varer i ca. 4 måneder og består av 4 faser:
- Aktiveringsfasen - umodne osteoklaster kommer til overflaten av det skadede beinet.
- Destruksjonsfasen - modne osteoklaster ødelegger (resorberer) det skadede beinet.
- Reverseringsfase - osteoklastene dør, og umodne osteoblaster går inn og erstatter det skadede beinet.
- Nydannelsesfase - Modne osteoblaster produserer nytt ben, og osteoblastene mineraliseres gradvis og omdannes til nye benceller, som gradvis omdannes til benceller.
For at benoppbyggingsprosessen skal fungere skikkelig, må osteoblastmediert beindannelse være i balanse med osteoklastmediert beindestruksjon.
Denne balansen reguleres strengt av:
- biskjoldbruskkjertelhormon
- kalsitonin
- kalsitriol
- østrogener
- veksthormon
- insulin
- glukokortikoider
- skjoldbruskkjertelhormoner
- inflammatoriske cytokiner
- kalsiumnivåer
- vitamin K2-nivåer
- fosfornivåer
En ubalanse i benmetabolismen oppstår når noen av disse regulatorene av ulike årsaker er i underskudd eller i overskudd.
Tabellen viser hvordan de grunnleggende regulatorene for benmetabolismen påvirker bencellenes aktivitet.
| Regulator | Osteoklastaktivitet | Osteoblastaktivitet |
Parathormon fra biskjoldbruskkjertelen
| ↑ | ↓ |
Kalsitriol (1,25-dihydroksykoleksiferol)
| ↑ | ↓ |
kalsitonin
| ↓ | ingen effekt |
Tyroniner (tyreotropisk hormon, tyroksin og trijodtyronin)
| ↑ | ↓ |
Østrogener (østradiol, østron og østriol)
| ↓ | ↑ |
Veksthormon (somatotropin)
| uten påvirkning | ↑ |
Insulin
| uten effekt | ↑ |
Glukokortikoider (kortisol, kortison)
| ↑ | ↓ |
Inflammatoriske cytokiner (IL-1, IL-2, IL-6, IL-12, TNF-α og andre).
| ↑ | ↓ |
Hvordan henger kalsium, vitamin D og vitamin K2 sammen?
Skjelettet er det største kalsiumreservoaret i kroppen. Kalsium finnes i skjelettet i form av hydroksyapatitt, kalsiumhydrogenfosfat og kalsiumkarbonat.
For at kalsium fra kosten skal nå frem til skjelettet, er det nødvendig at det finnes:
- den aktive formen av vitamin D (kalsitriol)
- vitamin K2
- osteocalcin
- andre regulatorer av benmetabolismen som er nevnt ovenfor, særlig parathormon og kalsitonin.
Kalsitriol dannes i nyrene fra vitamin D3 (kolekalsiferol) ved hjelp av parathormon.
Kalsitriol har flere uunnværlige roller i kroppen, blant annet å øke opptaket av kalsium fra tarmen og redusere utskillelsen av kalsium i urinen.
Etter at kalsiumet er absorbert av tarmcellene (enterocyttene), kommer vitamin K2 inn i bildet.
Vitamin K2 er en del av et enzym i kroppen som kalles gammaglutamylkarboksylase, og som sørger for at osteokalsin aktiveres gjennom en prosess som kalles karboksylering.
Dette karboksylerte osteokalsinet samarbeider deretter med kalsitonin for å bidra til å bygge kalsium direkte inn i skjelettet.
Dette betyr at kalsium som tas inn i kroppen, ikke deponeres der det ikke skal (f.eks. i blodåreveggene), men brukes så effektivt som mulig til å bygge opp benmassen.
Osteocalcin er et protein som produseres av modne osteoblaster, og som er en del av benmatrisen. Dannelsen av osteocalcin fremmes av kalsitriol. Ifølge nyere funn fremmer også vitamin A dannelsen av osteocalcin.
Hvis du vil ha mer informasjon om vitamin A og dets effekt på bein, kan du se her:
VITAMINA for godt syn? Hvor trengs det?
Symptomer
Gjør osteoporose vondt?
Ikke i begynnelsen.
I begynnelsen av sykdommen er det ingen symptomer.
Senere kan det oppstå uspesifikke ryggsmerter som forverres ved bevegelse, f.eks. ryggsmerter når man skifter stilling fra liggende til sittende.
Det kan også oppstå beinsmerter uten åpenbar årsak, f.eks. uten sammenheng med en tidligere beinskade.
Svært ofte er det aller første tegnet på osteoporose et brudd når sykdommen allerede er fullt utviklet.
Brudd på bein som er rammet av osteoporose, oppstår selv ved svært lite trykk og i situasjoner der et friskt bein ikke ville brukket.
De vanligste bruddstedene er underarmen, ryggvirvlene og lårbeinet.
Andre symptomer på osteoporose som allerede har utviklet seg er blant annet:
- tap av kroppshøyde
- krumbøyd kroppsholdning
- generell fysisk svakhet
Diagnostikk
Ved mistanke om osteoporose bruker den behandlende legen oftest:
- visuell undersøkelse, der pasientens fysiske parametere vurderes
- måling av benmineraltetthet - densitometri
- laboratorieblodprøver
- konvensjonell radiologisk undersøkelse (f.eks. røntgenbilder av ryggvirvlene).
Hva er densitometri?
Densitometri er en smertefri test som bestemmer benmineraltettheten, kalt benmineraltetthet (BMD).
Den utføres på en radiologisk poliklinikk, og i dag kan alle leger sende en henvisning til denne testen.
Du må oppfylle minst ett av indikasjonskriteriene, som inkluderer:
- langvarig østrogenmangel
- langvarig behandling med kortikosteroider, antikoagulantia, antiepileptika, immunsuppressiva, cytostatika, skjoldbruskkjertelhormoner eller andre legemidler som påvirker benmetabolismen
- BMI < 19
- Kvinner over 65 år og menn over 70 år
- lårhalsbrudd hos foreldre
- Tilstedeværelse av andre kroniske sykdommer som påvirker utviklingen av osteoporose
- mistanke om osteoporose ut fra røntgenbilder av ryggvirvlene
- brudd på grunn av utilstrekkelige traumer og andre symptomer som er karakteristiske for osteoporose.
Prinsippet for densitometri er måling av røntgenabsorpsjon i benvev.
Resultatet er en beintetthetsverdi uttrykt i gram mineralmateriale per cm2 ben (g/cm2). Ved hjelp av densitometri bestemmer legen hvor mye kalsium som finnes i et bestemt ben.
Ved densitometri bestråles kun de beina som er mest utsatt for brudd med røntgenstråler. Den vanligste metoden for densitometri er dual energy X-ray absorptiometry (DXA).
Det mest nøyaktige bildet av bentettheten får man ved sentral densitometri, der lårbeinsøylen og den øvre delen av lårbeinet (proksimale femur) undersøkes.
Densitometri-resultater - hvordan forstå dem?
Beintetthetsverdien fra den densitometriske undersøkelsen må konverteres til en T-score eller Z-score før en diagnose kan stilles.
T-skåren representerer forskjellen mellom pasientens beintetthetsverdi og den gjennomsnittlige beintetthetsverdien målt hos friske unge personer av samme kjønn.
Tabellen viser graden av osteoporose definert ved hjelp av T-score.
| Grad av osteoporose | T-score |
| 1. begynnende osteoporose (osteopeni) | -1 til -2,5 SD |
| 2. osteoporose | mindre enn -2,5 SD |
| 3. manifest osteoporose | mindre enn -2,5 SD + minst 1 inadekvat fraktur |
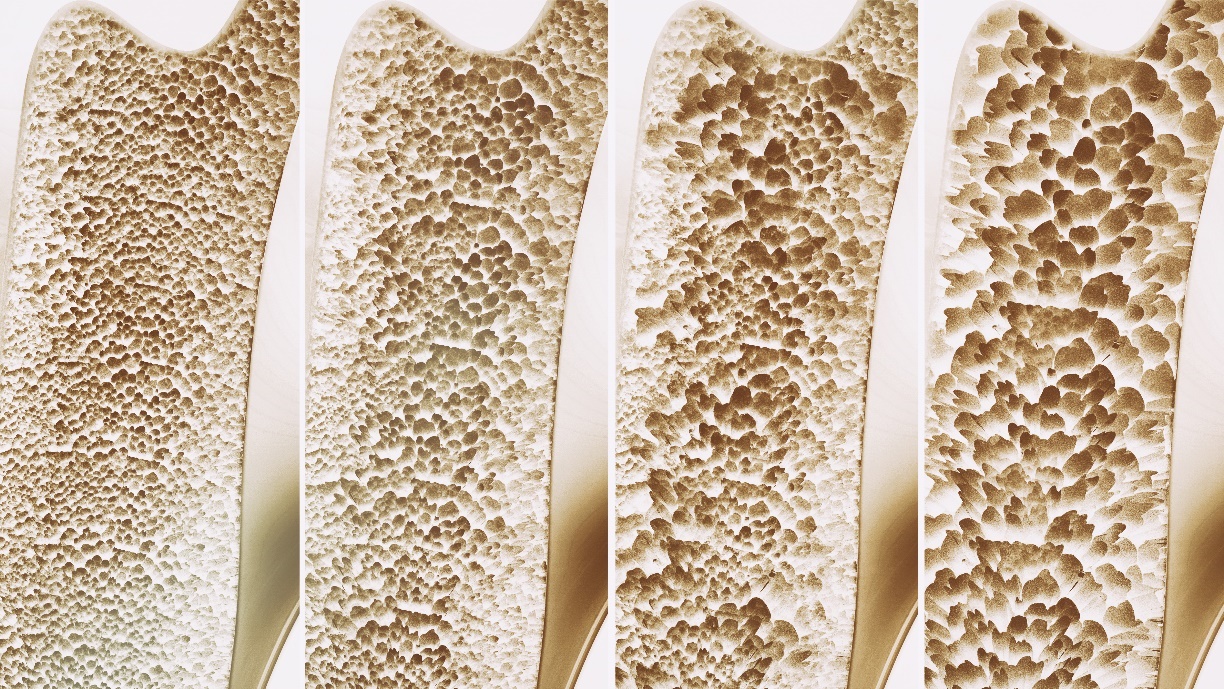
Hvis T-skåren synker med bare 1 enhet, øker risikoen for brudd med opptil det dobbelte.
T-score bestemmes hos alle pasienter med mistanke om primær osteoporose, dvs. hos personer over 65 år og hos postmenopausale kvinner uansett alder.
Z-score er en sammenligning av pasientens T-score og gjennomsnittlig T-score for friske personer av samme kjønn og alder.
En Z-skåre på mindre enn -2 anses som et advarselstegn på redusert bentetthet.
Z-score bestemmes spesielt hos barn og unge pasienter med mistanke om sekundær osteoporose.
Hvis osteopeni resulterer i...
En T-poengsum mellom -1 og -2,5 eller en Z-poengsum under -2 representerer redusert bentetthet og kalles osteopeni.
Osteopeni fører ennå ikke til utilstrekkelige brudd eller andre problemer som oppstår ved fullt utviklet osteoporose. Derfor regnes osteopeni som et forstadium til osteoporose eller begynnende osteoporose som ennå ikke har noen symptomer.
Hvis du har fått diagnosen osteopeni, må du gå til regelmessige densitometriske kontroller. Samtidig må du iverksette egnede forebyggende tiltak. Forebygging kan ofte forhindre at osteopeni utvikler seg til osteoporose.
Trabekulær beinscore (TBS)
DXA-metoden som brukes ved densitometrisk undersøkelse, kan også brukes til å beregne den såkalte trabekulære beinskåren, som vurderer kvaliteten på beinmassen uavhengig av bentettheten.
Den fokuserer på benets mikroarkitektur, dvs. fordelingen av mineraler i bestemte deler av benet, oftest i korsryggen.
Basert på TBS-verdien kan risikoen for brudd bestemmes. En TBS-verdi under 1,32 definerer redusert benkvalitet og forringelse av benets mikroarkitektur.
FRAX kalkulator for bruddrisiko
FRAX (Fracture Risk Assessment Tool) er en datastyrt kalkulator som er utviklet av WHO, og som vurderer 10-årsrisikoen for brudd hos en pasient med mistenkt osteoporose.
Det er et spørreskjema der pasienten svarer på 11 grunnleggende diagnostiske spørsmål om risikofaktorer for osteoporose. Hvis pasienten har densitometriske resultater, er det 12 spørsmål.
Pasienten kan fylle ut dette spørreskjemaet gratis via nettstedet sheffield.ac.uk, men det er opp til legen å tolke resultatene.
Laboratorieblodprøver
Osteoporose kjennetegnes av tap av benmatrix forårsaket av ubalanse i benmetabolismen. Det er derfor mulig å vurdere ulike biokjemiske parametere i blodet for å gjenspeile eventuelle endringer i bencellenes metabolske aktivitet.
Blodprøver kan også bidra til å utelukke andre sykdommer som kan være ansvarlige for utviklingen av sekundær osteoporose.
På diagnosetidspunktet er markørene som er oppført i tabellen nedenfor, de viktigste som skal bestemmes hos en pasient med mistanke om osteoporose. Referanseverdiene som er oppgitt, gjelder for personer over 50 år.
Markørene som er oppført i tabellen
| Markør | Forkortelse | Prøvemateriale | Referanseverdier |
| Blodprosent | KO | fullblod | Diverse |
| Glukose | GLU | fullblod | 3,3-5,5 mmol/l |
| Kreatinin | KREA | Serum | Menn: 60-100 µmol/l Kvinner: 50-90 µmol/l |
| Albumin | ALB | Serum, plasma | 36-45 g/l |
| Alkalisk fosfatase | ALP | Serum, plasma | Menn: 0,88-2,13 μkat/l Kvinner: 0,88-2,35 μkat/l |
| Alaninaminotransferase | ALAT | serum, plasma | Menn: 0,23-0,68 Kvinner: 0,12-0,52 |
| Gammaglutamyltransferase | GMT, GGT | Serum, plasma | Menn: 0,25-1,90 μkat/l Kvinner: 0,18-1,28 μkat/l |
| C-reaktivt protein | CRP | Serum, plasma | < 5 mg/l |
| Revmatoid faktor | RF | Serum, plasma | < 30 kIU/ml |
| Antistreptolysin O | ASLO | serum | < 200 IE/ml |
| Glomerulær filtreringshastighet | GF | Serum | > 1,5 ml/s/1,73m2 |
| Proteinelektroforese | ELFO | serum | forskjellige |
| C-terminalt telopeptid-fragment av kollagen 1 | CTx-1 | Serum | Menn: 204,0-504,0 ng/l Kvinner: 330,0-782,0 ng/l |
| Osteocalcin | OC | Serum | Menn: 14,0-46,0 µg/l Kvinner: 13,0-43,0 µg/l |
| Propeptider av prokollagen 1 | P1NP | Serum | 25,9-43,0 µg/l |
| Fraksjoner av alkalisk benfosfatase | bALP | Serum | Menn: 23,0-75,0 %. Kvinner: 20,0-74,0 %. |
| Vitamin D (totalt) | D | Serum, plasma | 60,0-200,0 nmol/l |
| Kalsium | Ca | serum | 2,15-2,51 mmol/l |
| Fosfor | P | serum, plasma | Menn: 0,75-1,35 mmol/l Kvinner: 0,85-1,50 mmol/l |
| Parathormon fra biskjoldbruskkjertelen | PTH | Serum | 15,0-65,0 ng/l |
| Prolaktin | PRL | Serum | Menn: 2,1-17,7 µg/l Kvinner: 2,0-29,2 µg/l |
| Tyrotropisk hormon | TSH | Serum | 0,50-5,40 µIU/ml |
| Fritt tyroksin | fT4 | Serum | 11,6-22,7 pmol/l |
| Østradiol (hos kvinner) | E2 | Serum | Diverse |
Den 20. oktober er det verdens osteoporosedag, og på denne dagen tilbyr mange helseinstitusjoner og organisasjoner gratis foredrag eller undersøkelser for å forebygge og tidlig oppdage osteoporose.
Konsekvenser, prognose
Den alvorligste konsekvensen av osteoporose er smertefulle brudd. Når det gjelder prognose, er lårhalsbrudd de farligste.
Etter et lårhalsbrudd dør ca. 20 % av pasientene innen ett år på grunn av komplikasjoner.
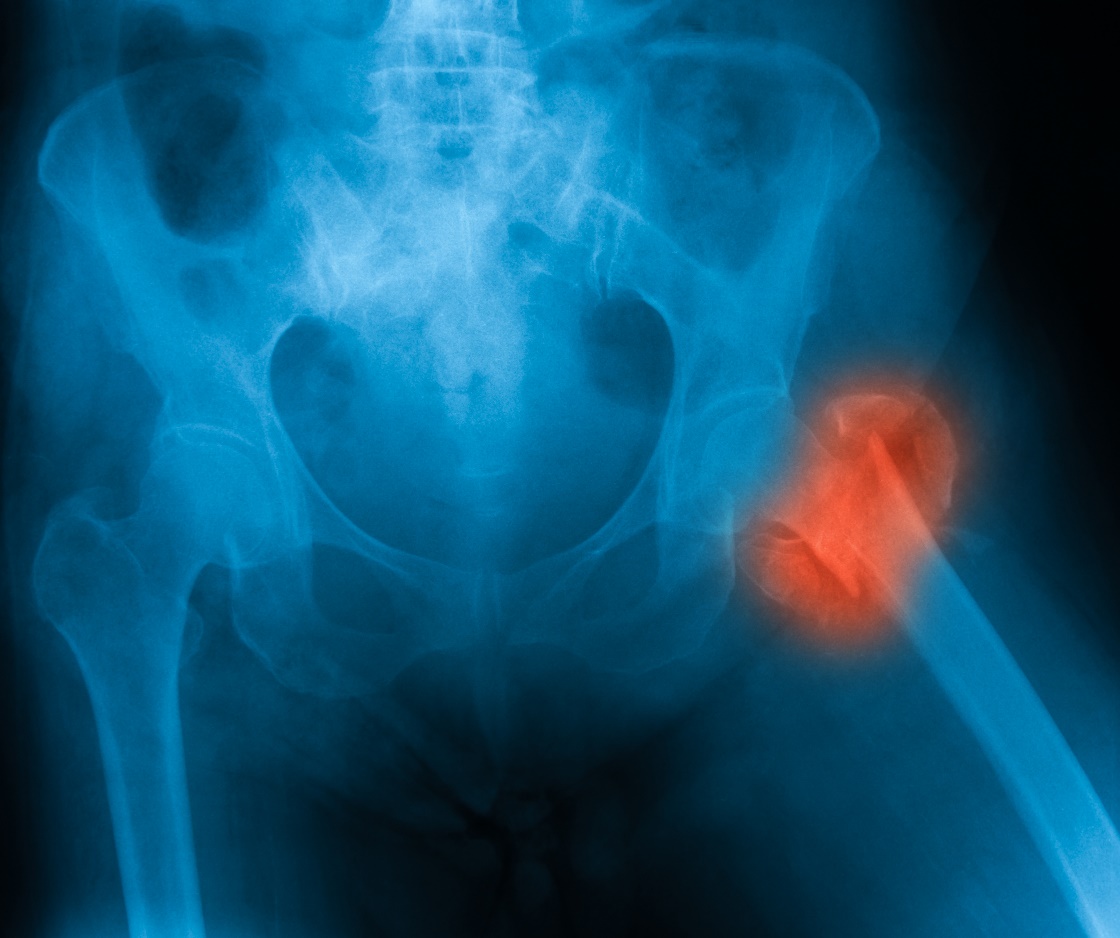
Andre konsekvenser av osteoporose er kroniske muskel- og skjelettsmerter og manglende evne til å utføre normale aktiviteter. Dette kan føre til sosial tilbaketrekning og psykiske problemer.
Det anslås at omtrent én av tre kvinner og én av fem menn over 50 år vil få et brudd som følge av osteoporose. På grunn av miljø- og ernæringsmessige faktorer (f.eks. mangel på sollys, vitaminer osv.) er risikoen for slike brudd i Europa høyest i de skandinaviske landene.
Forebygging
Det du spiser når du er ung, venter på deg når du blir gammel...
Grunnlaget for forebygging av alle sykdommer er livsstil, som inkluderer et sunt kosthold og mosjon.
Når det gjelder osteoporose, er det svært viktig at man ikke forsømmer å bygge opp benmassen fra ung alder.
I ungdomsårene er dannelsen av nytt bein større enn nedbrytningen av bein. Dette fører til vekst. Rundt 25-årsalderen når vi det som kalles maksimal beinmasse. Det betyr at beinmassen er på sitt beste i denne alderen. Rundt 35-årsalderen begynner beinmassen å avta naturlig. Prosentandelen av beintapet kan variere fra en frisk person til en annen, avhengig av genetikk, livsstil eller kvaliteten på beinmassen som ble bygget opp i ung alder.
Hva er bra for å bygge benmasse?
Først og fremst et variert kosthold av høy kvalitet som sikrer et tilstrekkelig inntak av kalsium, magnesium, B-vitaminer og vitamin K2 fra naturlige kilder.
Det er også nødvendig å sikre et tilstrekkelig inntak av vitamin D, noe som ofte må støttes av passende kosttilskudd. Når du tar dem, er det nødvendig å følge anbefalingene fra legen eller apoteket.
Les også:
Beintetthet: hva er sunne verdier når de testes og hvordan kan de økes?
Regelmessig trening er også viktig for å bygge opp beinmassen. Treningsintensiteten bør tilpasses alder og nåværende fysisk form. Det er særlig styrkeidretter som styrketrening som er mest effektive.

Hva bør man passe på?
For å holde benmassen i best mulig stand, er det særlig følgende aktiviteter som bør unngås:
- stillesittende livsstil
- overdrevent inntak av sukker, noe som reduserer kalsiumopptaket
- overdrevent inntak av animalsk protein, rødt kjøtt og pølser, hvis metabolisme øker frigjøringen av kalsium fra skjelettet
- for høyt saltforbruk, noe som øker utskillelsen av kalsium
- alkohol, som reduserer kalsiumopptaket
- røyking, da nikotin påvirker produksjonen av biskjoldbruskkjertelhormon og balansen i bencelleaktiviteten negativt gjennom ulike mekanismer.
Kaffe og osteoporose - hvordan er det egentlig?
Ikke bare kaffe, men også andre populære koffeinholdige drikker har vært svartelistet i mange år når det gjelder deres innvirkning på beinhelsen.
Koffeinets negative effekt på benmetabolismen er hovedsakelig knyttet til den vanndrivende effekten, men også til effekten på vitamin D-reseptorene.
Økt diurese (urinproduksjon) etter inntak av koffeinholdige drikker øker utskillelsen av kalsium i urinen. Effekten på vitamin D-reseptorene har i sin tur en negativ innvirkning på kalsiumabsorpsjonen.
Dette kan være spesielt problematisk for personer som inntar høye doser koffein og som ikke erstatter kalsiumtapet gjennom kosten, dvs. ikke har et balansert kosthold.
Derfor anbefales ikke inntak av høye doser koffein til forebygging og behandling av osteoporose.
Inntak av kaffe i rimelige mengder (f.eks. 2 kopper per dag med 8 g kaffe) har imidlertid ingen signifikant effekt på osteoporose.
Hvordan det behandles: Osteoporose
Behandling av osteoporose: medisiner, vitaminer og mineraler - hva annet kan hjelpe?
Vis merOsteoporose behandles av
Andre navn
Interessante ressurser