- klinickafarmakologie.cz - Behandling av skinnebenssår med fuktighetsbehandling
- solen. cz - Smerter ved tibialsår og behandling av dem
- dermatologiepropraxi.cz - Sår i tibia
- prolekare. cz - Venøst tibiasår - etiopatogenese, kliniske tegn og kirurgisk behandling
- prolekare. cz - Behandling av kronisk venøst tibiasår - etiopathogenese, kliniske tegn og kirurgisk behandling
- prolekare. cz - Akutte og kroniske sår - etiologi, forskjeller i tilheling og behandling
- remedia. cz - Tilheling av sår på skinnebeinet
- prolekare. cz - Oversikt over anbefalinger for forebygging og behandling av underbenssår
- prolekare. cz - Kirurgisk behandling av venøse skinnebenssår
Tibersår: hva er det, hvordan manifesterer det seg og hvordan ser det ut?
Mange av oss kjenner til skinnebenssår, i hvert fall fra rykter. La oss se nærmere på årsaker, symptomer og behandling.
De vanligste symptomene
- Smerter i huden
- Sår
- Økt kroppstemperatur
- Hyperpigmentering
- Arr
- Blødning
- Blått skinn
- Fukting av huden
- Hevelse i ekstremitetene
- Øya
- Prikking
- Tørr hud
- Kløende hud
- Rødlig hud
Produktkarakteristikker
Et skinnebenssår (ulcus cruris) defineres som et kronisk sår som strekker seg inn i huden og de subkutane strukturene i ulike dybder.
Det rammer ca. 3 til 5 % av befolkningen, og kvinner er mer utsatt for denne tilstanden enn menn.
Hva er et kronisk sår?
Et kronisk sår er definert som en forstyrrelse av kontinuiteten i hudoverflaten, kroppens integritet, en endring i den anatomiske strukturen og tilhørende hudfunksjon. Tilhelingstiden er vanligvis lengre enn 6 uker. Det kan oppstå fra et hvilket som helst sår.
Kroniske sår inkluderer:
- tibialsår
- diabetiske sår
- decubitus-sår
- omfattende brannskader
- amputasjonsstumper
Mange av oss tror at det er en sykdom som bare eldre mennesker lider av. Men den kan også ramme yngre pasienter.
I aldersgruppen over 70 år forekommer det hos ca. 4 til 5 % av befolkningen. I den yngre aldersgruppen er det ca. 1 % som rammes av sykdommen.
Tyfoidsår reduserer livskvaliteten til pasienten betydelig. Det er ikke bare et helseproblem, men påvirker også de sosiale, økonomiske og psykologiske aspektene ved livet.
Når det gjelder yngre aldersgrupper, er sykdommen årsaken til langvarig arbeidsuførhet. I noen tilfeller er pasientene ikke i stand til å utføre sine opprinnelige jobber. Noen ganger er det årsaken til uførhet.
Behandling av skinnebenssår er langvarig og økonomisk krevende, og det er avgjørende for en vellykket behandling å finne årsaken til sykdommen.
Saker
Årsakene til et tibiasår er mange, og derfor kalles det en polyetiologisk sykdom.
Forekomsten av et sår avhenger av mange faktorer, blant annet fedme, alder, medfødt disposisjon, høyt blodtrykk, diabetes mellitus, trombose, hormonbehandling og livsstil.
Ulcerasjoner av venøs opprinnelse utgjør den største delen av det etiologiske spekteret (85 %). Omtrent 10 % er ulcerasjoner av arteriell opprinnelse. De resterende 5 % av ulcerasjonene har andre årsaker.
I det følgende vil vi beskrive de ulike årsakene til sykdommen:
Ytre årsaker
Sår forårsaket av fysisk påvirkning
- Posttraumatiske sår - oppstår som følge av kompliserte benbrudd. I de fleste tilfeller er de forbundet med store vevstap, vevsnekrose. De ledsages av tegn på infeksjon.
- Sår av termisk opprinnelse - de er en manifestasjon av forbrenninger i trinn III og IV. De oppstår etter separasjon av svartbrune vedheng. De replikerer det opprinnelige omfanget av nekrose.
- Sår av kald opprinnelse - dårlig helende sår i stadium II forfrysninger påvirker for det meste de perifere delene av lemmene. De vises først etter en viss latensperiode.
- Trykksår (decubital) - oppstår i områder som utsettes for økt trykk. Lokal iskemi i huden resulterer i nekrotiske fascikler på de røde områdene, som gradvis forvandles til sårdannende defekter.
Sårdannelse på grunn av kjemiske årsaker
Kjemiske årsaker til sårdannelse omfatter syrer, kunstgjødsel, planteekstrakter, legemidler og desinfeksjonsmidler.
Ved kontakt med kjemikaliene oppstår det betennelse som fører til vevsdød. Koagulativ nekrose (vevsdød) forårsakes for eksempel av konsentrerte baser. Syrer forårsaker koagulativ nekrose.
Sårdannelse av infeksiøs opprinnelse
Sykdommer som kan føre til tibiasår er blant annet erysipelas, tuberkulose, mykoser, lepra, syfilis stadium III, herpes zoster og andre.
Overfladisk sårdannelse
Årsaken til denne typen kan være kjemiske stoffer som brenner huden. Sykdomsprovokatøren kan også være en fysisk årsak, for eksempel en sigarettforbrenning.
Indre årsaker
Venøse sår
Venøse sår er de vanligste (ca. 85 %) og rammer ca. 1 % av befolkningen. De regnes som den alvorligste hudkomplikasjonen ved kronisk venøs insuffisiens.
Flebotrombose anses generelt å være en viktig risikofaktor for utvikling av hudforandringer og tibiasår. Disse forandringene omtales som posttrombotisk syndrom.
Hva er kronisk venøs insuffisiens, hvordan manifesterer den seg, har den noen risiko?
Arterielle sår
Det er et resultat av perifer arteriell sykdom i underekstremitetene. Omfanget av vaskulære forandringer bestemmer størrelsen og spredningshastigheten til ulcerasjonen.
Sklerotiske plakk, mikrotromboser, fibrose og forkalkning oppstår på karveggene. Deretter innsnevres arterielumen, noe som resulterer i kronisk iskemi og vevsdød.
Hva er perifer arteriell sykdom?
Begrepet perifer arteriell sykdom refererer til en gruppe sykdommer som til syvende og sist resulterer i redusert blodgjennomstrømning gjennom ekstremitetene. Det kan forekomme alene eller i kombinasjon med andre sykdommer.
Lymfoide sårdannelser
Primært og sekundært lymfødem i bena manifesterer seg ved omfattende hevelser. Myke hevelser blir gradvis til harde. Disse har hyperkeratotiske manifestasjoner og verrukøse hevelser.
Som følge av nedsatt funksjon av nervefibrene som regulerer vevsmetabolismen, dannes det store sår med sterk sekresjon.
Hematopatogene sårdannelser
Denne typen sårdannelse er forbundet med forstyrrelser i blodkomponenter (erytrocytter, leukocytter, blodplater, plasmaproteiner).
De viktigste årsakene til sårdannelser inkluderer:
- anemi
- myeloproliferative sykdommer - trombocytemi (overskudd av blodplater i blodet)
- dysproteinemi (makroglobulinemi, mikroglobulinemi, kryoglobulinemi)
- trombocytopenisk purpura
Sårdannelse ved koagulasjonsforstyrrelser
Forstyrrelser i balansen mellom vaskulært endotel og intern hemostase fører til alvorlige endringer i blodkoagulasjonssystemet.
Det kan også føre til forstyrrelser i diffusjon og metabolisme, noe som resulterer i endringer som ligger til grunn for utviklingen av et tibialsår.
Sårdannelse ved metabolske forstyrrelser
Metabolske årsaker som kan føre til lokal nekrose inkluderer diabetes mellitus, akkumulering av stoffer som produseres i kroppen (urinsyre) og metaboliserte fremmede stoffer (legemidler).
Nevropatiske sårdannelser
De forekommer hovedsakelig ved diabetisk nevropati, alkoholisk nevropati, spedalskhet, vitamin B1-mangel og polynevropati.
Vaskulitt
Vaskulitter er ikke en vanlig årsak til utvikling av tibiasår. Ulcerative vaskulitter forårsakes av ulike legemidler, infeksjoner, mat eller systemiske sykdommer.
Sårdannende svulster
En av årsakene til tibiasår kan være nedbrytning av en svulst. De vanligste svulstene som fører til tibiasår er basaliom, melanom, Kaposis sarkom, angiosarkom og spinaliom.
Blandede ulcerasjoner
Blandede tibiasår er ganske vanlige. De kan skyldes to eller flere årsaker. Den vanligste kombinasjonen er blandede tibiasår av arteriell og venøs årsak.
Symptomer
Sår kan variere i form og dybde. Bunnen av såret kan være svart, gulgrågrønn (nekrotisk vev), gul (puss) eller knallrød (granulasjonsvev). Noen ganger kan de være svært smertefulle.
Følgende symptomer indikerer sannsynligheten for forekomst:
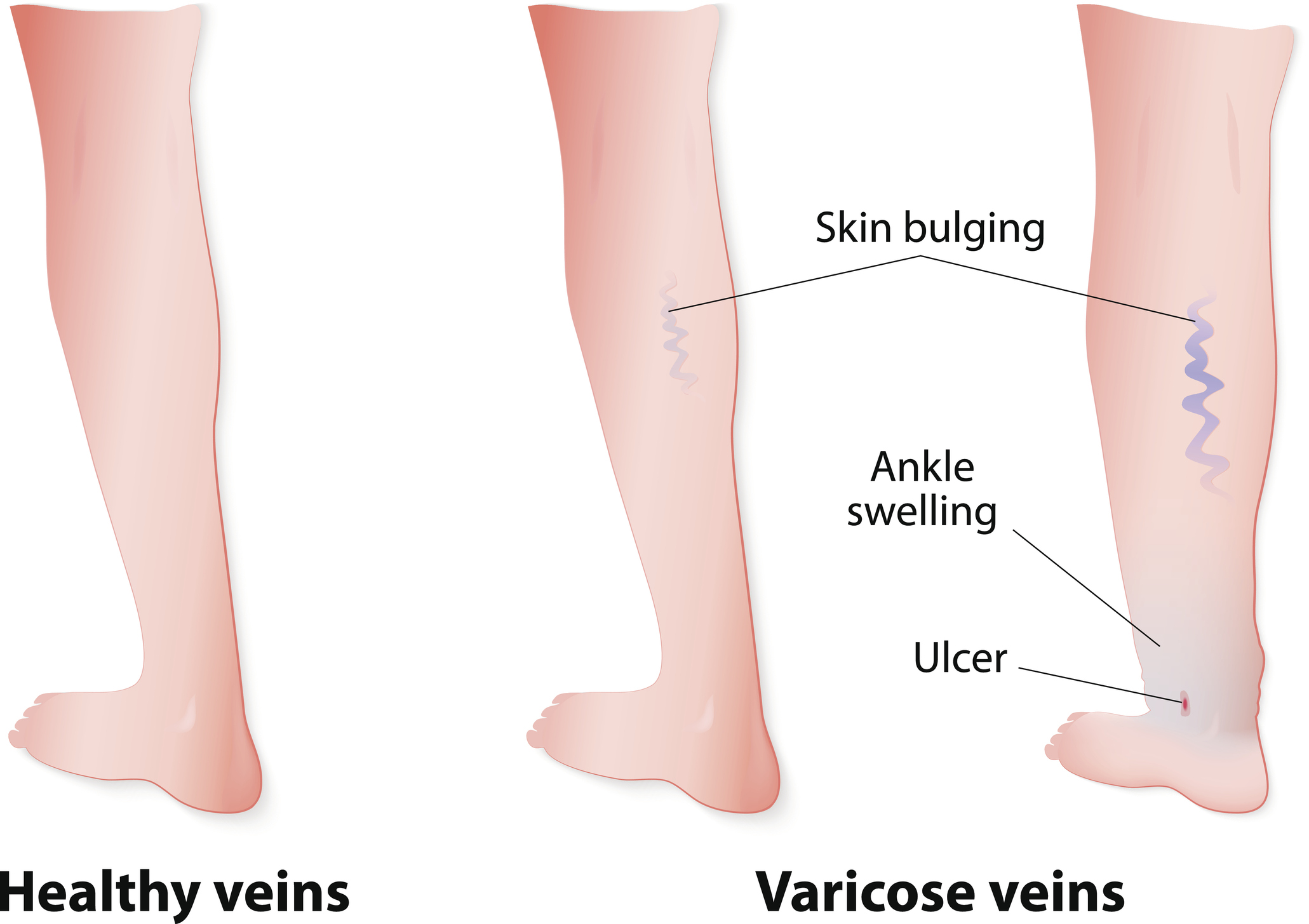
- hevelse
- økt trykk over ankelen
- brun misfarging av huden
- lipodermatosklerose - fører til at huden, spesielt i leggområdet, blir hard, ikke fleksibel og kan bli rød eller brun
- hvit atrofi
Den vanligste komplikasjonen til sykdommen er kontaktallergi, som oppstår som følge av for mye bruk av aktuelle medisiner eller sekundær infeksjon.
I det følgende avsnittet vil vi beskrive de vanligst forekommende tibiasårene:
- venøse sår
Den typiske lokaliseringen av venøse sår er underbena. Det tar flere år å utvikle venøse sår. Pasientene rapporterer at de opplever en følelse av tetthet og milde smerter etter å ha stått lenge. Det kan også oppstå en følelse av tunge ben og nattlige kramper.
Grunnleggende kjennetegn er blant annet
- uregelmessig form
- brun pigmentering rundt såret
- normal puls i foten
- Arterielle sår
Arterielle sår oppstår hovedsakelig i områder av kroppen som utsettes for mindre traumer (for eksempel distale fingerledd). Hos liggende pasienter kan de oppstå i områder som utsettes for trykk (hæler, ankler).
De grunnleggende kjennetegnene ved arterielle sår er blant annet:
- en relativt regelmessig form
- atrofisk, blek hud rundt såret
- svak puls i foten
Diagnostikk
I det følgende beskriver vi trinnene i undersøkelsen.
I det første trinnet fokuserer legen på en grundig anamnese. I det neste trinnet utfører han en fysisk undersøkelse.
Aspexia (visuell undersøkelse) av ekstremitetene brukes til å oppdage trofiske forandringer (tørr, skinnende overflate, sprekker i plantarområdene, tilstanden til de trofiske neglene). Palpasjon brukes til å oppdage perifere pulsasjoner.
Instrumentelle, laboratoriemessige og histopatologiske undersøkelser bidrar til å fastslå den nøyaktige årsaken til sykdommen. Histopatologiske undersøkelser brukes i praksis hovedsakelig for å utelukke at sykdommen skyldes en svulst.
Undersøkelsesmetodene inkluderer:
- sonografisk undersøkelse
- flebografi (venografi) - en invasiv bildediagnostisk prosedyre som brukes til å visualisere venene
- isotopisk flebografi
- arteriografi - en røntgenundersøkelse av arteriene
- lymfoscintigrafi - isotopundersøkelse av lymfesystemet.
Andre undersøkelser omfatter mikrobiologiske og mykologiske undersøkelser.
Kurs
Sykdommen har et kronisk forløp med tilbakefall. 6-15 % av tilfellene får tilbakefall i løpet av ett år. 50 % av sårene gror i løpet av 4 måneder. Omtrent 20 % av sårene gror i løpet av to år.
Tilhelingen av et tibiasår skjer i tre faser:
- Ekssudativ fase (inflammatorisk, rensende fase)
Denne fasen kjennetegnes av en kompleks forsvarsreaksjon fra organismens side. Organismens mål er å rense såret. Det oppstår en betennelse som kjennetegnes av hevelse, rødhet, smerte og økt temperatur i det berørte området.
Utvidelsen av blodkarene (vasodilatasjon), økt permeabilitet i blodkarene og virkningen av kjemotaktiske faktorer fører til migrasjon av nøytrofiler og makrofager til sårområdet.
Samtidig skilles det ut betennelsesmediatorer, cytokiner, vekstfaktorer og andre kjemotaktiske faktorer som aktiverer cellene som trengs for tilheling.
Hva er kjemotaktiske faktorer?
Kjemotaktiske faktorer (kjemotaksiner) defineres som celler som tiltrekker seg nøytrofiler, makrofager og T-lymfocytter eller andre betennelsesceller til stedet der betennelsesreaksjonen utvikler seg.
I løpet av betennelsesreaksjonens forløp frigjøres de ulike kjemotaktiske faktorene i ulike tidsintervaller. Den første fasen av en akutt betennelse kjennetegnes for eksempel av nøytrofile celler. I de senere fasene kommer makrofager eller T-lymfocytter til.
- Proliferativ fase (granulasjonsfase)
I denne fasen dannes det nye blodkar (neoangiogenese). Granulasjonsvevet fyller gradvis såret. Det dannes et nettverk av kollagenfibre. Dette nettverket danner grunnlaget for den påfølgende epiteldannelsesprosessen.
- Epiteliseringsfasen
Epiteliseringsfasen kalles også den siste fasen av sårhelingen. Cellene i basallaget migrerer til overflaten av huden. Samtidig forflytter de seg fra sårkanten til midten av såret. Modningen av cellene fører til en endelig gjenoppbygging av huden med individuelle lag og funksjoner.
En vellykket tilhelingsprosess påvirkes ikke bare av fysiologiske prosesser, men også av mange andre faktorer. Faktorer som påvirker såret direkte, kalles lokale faktorer. Faktorer som er relatert til den generelle helsetilstanden, kalles systemiske faktorer.
For eksempel
- kollagensyntese - ved underernæring, infeksjon, diabetes, hypoksi
- intensiteten av betennelsesresponsen - autoimmun sykdom, immunsvikt
- helbredende miljø - hyperglykemi ved diabetes, acidose ved hypoksi, fuktighet.
Mange av disse faktorene henger sammen. Systemiske faktorer har en sekundær lokal effekt som kan ha en negativ innvirkning på tilhelingsprosessen.
Omvendt kan det å redusere effekten av lokale eller systemiske faktorer ha en positiv effekt på sårtilhelingsprosessen.
Derfor må vi i diagnostiseringen og den påfølgende behandlingen ta hensyn til alle faktorer som kan være relatert til såret.
Når det gjelder skinnebenssår, påvirkes tilhelingsprosessen av mange lokale og systemiske faktorer.
De enkelte faktorene som påvirker tilhelingsprosessen, er listet opp i følgende tabell
| Lokale faktorer | Systemiske faktorer |
| Lokalisering | Underliggende årsak til sykdommen |
| Sårmiljø | Alder |
| Sårets størrelse og dybde | Ernæring |
| Lokal infeksjon | Medikamenter |
| Fremmedlegemer | Immunstatus |
| Oksygenmangel | Smerter |
| Dehydrering av såret | Psykisk tilstand |
| Forstyrrelser i blodtilførselen | Søvn |
| Fibrinbelegg | Systemiske sykdommer |
| Nekrotisk vev | Alkohol, narkotika, sigaretter |
Hvordan det behandles: Sår på Tiberen
Behandling av skinnebenssår: Hvilke legemidler hjelper, og hva med antibiotika?
Vis merSår på Tiberen behandles av
Andre navn
Interessante ressurser
Lignende